异常分娩
病因流行
机制原理
#跨耻征
由图可知,胎头低于耻骨联合平面(胎头跨耻征阴性),胎头可以入盆,为头盆相称,说明无骨盆入口平面狭窄,3条径线(入口前后径、横径、斜径)均正常。
骶耻外径常用来代表骨盆入口前后径,正常值为18~20cm(C错,为本题正确答案)。
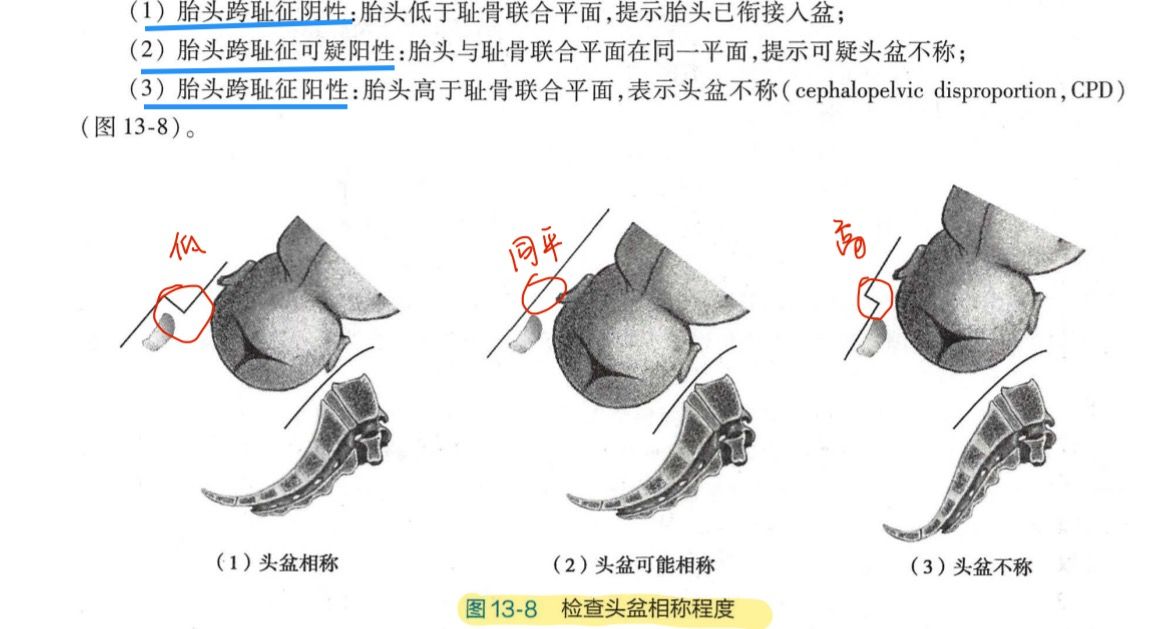
胎头跨耻征阳性—>头盆不称—>胎头不衔接
在分娩全过程中若孕妇精神紧张、过度疲劳以及不适当的使用缩宫药物或粗暴进行阴道内操作时,都可能导致子宫收缩过强(P191)(A对)。髂嵴间径正常值为25~28cm(B对)。本例胎头以枕横位衔接,胎头在下降过程中可能发生持续性枕横位的胎位异常(D对)。图中所示胎头衔接位于第一产程内,若中骨盆或骨盆出口狭窄,可能发生第二产程延长(P194)(E对)。
临床表现
前羊膜囊饱满——胎膜未破
诊断方法
鉴别诊断
该患者足月妊娠临产10小时,宫口扩张2cm,自觉下腹部持续疼痛,孕妇烦躁不安,疼痛喊叫,宫缩频率高,子宫下段收缩最强(不协调性宫缩乏力的子宫收缩波小而不规律,频率高,节律不协调,宫缩时宫底部不强,而是子宫下段强,产妇自觉下腹部持续疼痛、拒按,烦躁不安),初步诊断是不协调性宫缩乏力(A对)。
协调性宫缩乏力(P188)(B错)的特点是具有正常的节律性、对称性和极性,不会出现子宫下段收缩最强。骨盆狭窄(C错)是通过测量骨盆得出来的,且宫缩的兴奋点来自两侧宫角不是子宫下段。胎位不正(D错)是通过B超或产科触诊作出的判断。正常分娩(E错)的宫缩兴奋点来自两侧宫角,宫底宫缩最强,子宫下段弱。
不协调性宫缩乏力(宫缩极性倒置)→子宫下段收缩最强
不协调性宫缩乏力最常见的原因是头盆不称,表现为非子宫底部收缩过强
不协调性子宫收缩过强包括强直性子宫收缩和子宫痉挛性狭窄环,临床症状不符合子宫痉挛狭窄环,强直性子宫收缩的常见原因是药物使用不当,但题目中没给用药不当史,故最佳答案应该是不协调性子宫收缩乏力
协调性宫缩乏力:宫缩时子宫软
不协调性宫缩乏力:持续性 下腹痛
协调性宫缩过强:阵发性全腹痛
不协调性宫缩过强:持续性全腹痛
1.协调性:宫缩规律
2.宫缩:间歇时间
间歇>5min:宫缩乏力
间歇<2min:宫缩过强
- 不协调性宫缩乏力,哌替啶(禁用缩宫素),用来恢复协调性
- 协调性宫缩乏力,先看在哪个产程
- 第一产程 潜伏期:哌替啶
- 第一产程 活跃期(宫口开大≥3cm):先人工破膜,然后缩宫素
- 第二产程 普通的宫缩乏力且<s+3:缩宫素
- 第二产程 ≥s+3:产钳、胎头吸引
- 第二产程 有头盆不称、胎儿窘迫:剖宫产
胎位:枕横位、枕后位试着转成LOA、ROA
单臀先露直接顺产。肩先露 、足先露优先剖宫产
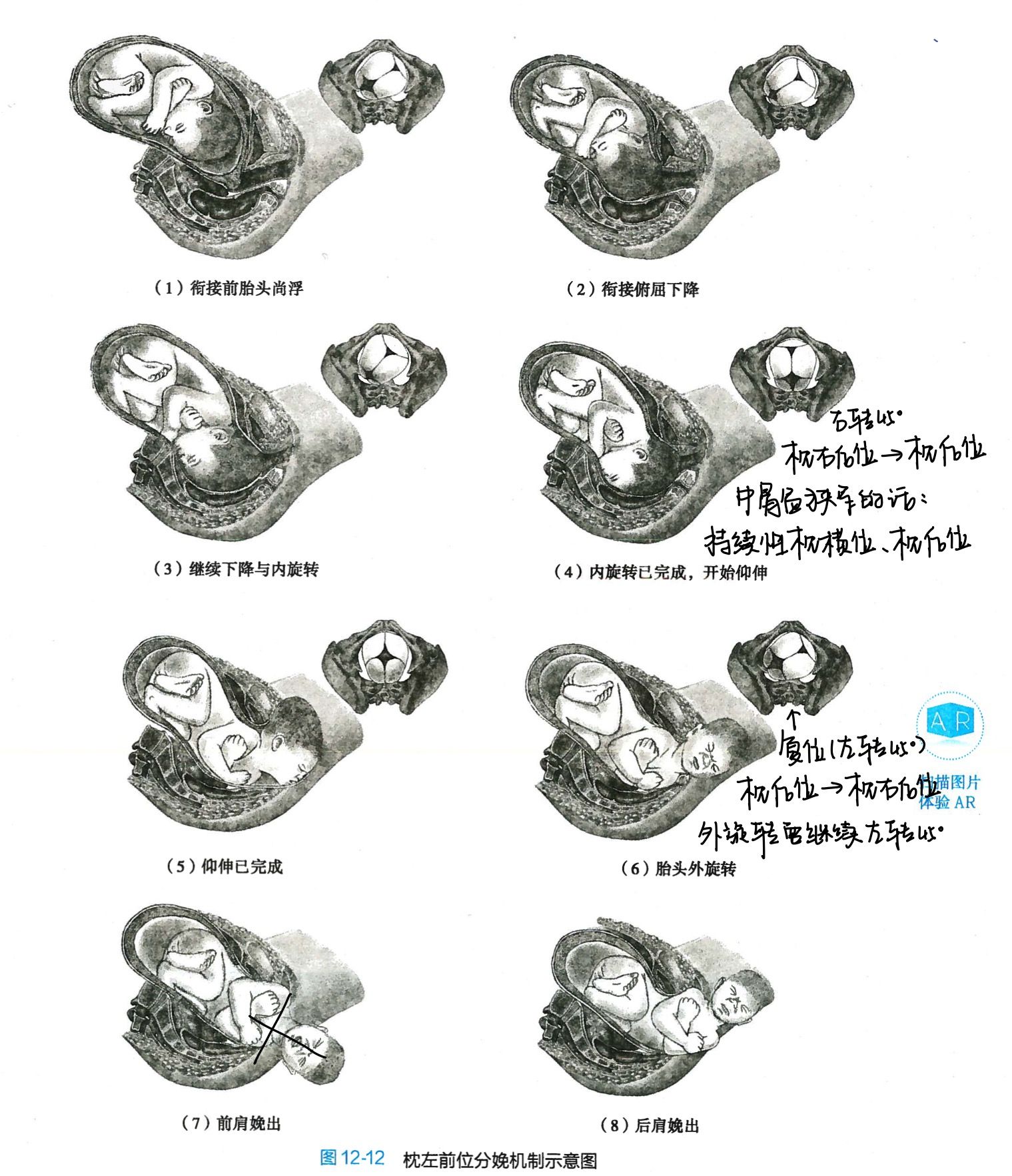
前面的题搬运过来的:
S<0产程延长或停滞,骨盆入口平面狭窄。s=0时最低点平中骨盆平面
S≤+2产程延长或停滞,中骨盆平面狭窄(0、1、2)。s=1时最低点已经越过坐骨棘,双顶径被卡在外面
青年初产妇,宫口开全,S+2(已达坐骨棘平面以下2cm),LOT(出现左枕横位),宫缩的强度出现由强转中,宫缩间歇时间延长至4~5分钟(正常为1~2分钟),第二产程延长(超过3小时),考虑为中骨盆平面狭窄(C对)引起的内旋转受阻,胎头双顶径被阻于中骨盆狭窄部位之上,出现持续性枕横位,同时出现继发性宫缩乏力,导致第二产程延长。原发性宫缩乏力(A错)从产程开始即出现,本题为第二产程出现子宫收缩力量减弱,是中骨盆狭窄引起的继发性宫缩乏力;该产妇的临床表现无各生命体征不稳定的情况,故排除产妇衰竭(B错);胎显露S+2,尚未到达骨盆出口平面,无法判断骨盆出口狭窄(D错)。胎儿过大会出现胎头衔接受阻(E错)。
S≥+3产程延长或停滞,骨盆出口平面狭窄。s=3时双顶径越过坐骨棘
景晴妇产科里面讲的 #?
S -2~-3 抬头未入盆,未衔接(未通过入口平面)
S -1~S0已入盆,衔接(已通过入口平面)
S-1~S+1正在通过中骨盆(还没通过)
S+3~S+4已通过中骨盆,达到骨盆底
青年初产妇,宫口开全1小时40分(第二产程是指宫口开全至胎儿娩出的过程),先露+1,枕右后位(内旋转受阻,持续性枕后位),宫缩强度由强转弱50分钟(宫缩乏力,发生于第二产程,为继发性),宫缩间隔由2分钟延长为6~8分钟(协调性宫缩乏力表现),根据该孕妇产程表现,诊断考虑为继发性宫缩乏力,最可能的原因是中骨盆狭窄(E对),
中骨盆狭窄时,由于内旋转受阻,胎头双顶径被阻于中骨盆狭窄部位之上,常出现持续性枕横位或枕后位,同时出现继发性宫缩乏力,活跃期晚期及第二产程延长甚至第二产程停滞。
原发性宫缩乏力(D错)是指产程开始就出现宫缩乏力,宫口不能如期扩张,胎先露部不能如期下降,导致产程延长;继发性宫缩乏力是指产程开始子宫收缩正常,只是在产程较晚阶段(多在活跃期后期或第二产程),子宫收缩转弱,产程进展缓慢甚至停滞(P188)。产妇乏力肠胀气(C错)是宫缩乏力导致的结果,而非原因。
骨盆入口狭窄(B错)时一般胎头衔接受阻,即使已经临产,胎头仍不能入盆,而该孕妇已先露+1。该孕妇先露+1,考虑为中骨盆受阻,骨盆出口狭窄(A错)不能确定。
并发症
治疗
青年初产妇,宫口开大2cm,经历9小时(<16小时),说明处于潜伏期(潜伏期指从宫口开始扩张至扩张3cm,需8小时,最大时限16小时),宫缩9分钟一次(>5~6分钟),持续35秒(>30秒),故最可能的原因是子宫收缩节律异常。该产妇胎头已达坐骨棘平面以下3cm(S+3),胎心正常,由于宫缩乏力,故需继续加强宫缩等待分娩(B对A错)。
若无效可行会阴后-侧切开以产钳助产术(D错)或胎头吸引术(C错)结束分娩。若出现胎儿窘迫,应立即行剖宫产,但是本例,无胎儿窘迫,故不需要立即行剖宫产术(E错)。
一产妇,规律宫缩6小时(宫缩良好),宫口开大2cm(已进入第一产程),骨盆测量无异常,胎膜未破,胎儿体重3250g(正常胎儿体重2500克到4000克),胎心率170次/分(胎心稍快,胎心率正常值范围是110-160次/分),此时产妇和胎儿情况良好,应继续观察产程进展(C对)。静滴缩宫素(A错)通常用于协调性宫缩乏力、宫口扩张≥3cm的情况,而该产妇宫口开大仅2cm,尚未达到使用缩宫素的标准,因此不适用。剖宫产术(B错)通常用于不能经阴道分娩或出现胎儿窘迫等紧急情况,而该产妇尚未达到这一指征。人工破膜(D错)通常用于宫口扩张≥3cm的产妇,也不适用于当前情况。给予镇静剂(E错),虽然可以缓解产妇的紧张情绪,但在此产程进展正常的情况下,并非首要考虑的治疗措施。
NST判读(9版P55)
异常NST的胎心过速(>160次/分),需要超过30min
本题其余无异常,仅胎心率偏高,可以再观察一段时间
青年女性,初产妇,规律宫缩10小时,宫口开大6cm,S-1,4小时后,检查宫口,宫口仍6cm(活跃期停滞),S-1,宫缩20~30秒/6~7分钟,胎方位LOT(胎方位为横位),胎心音:125次/分,对角径12cm(对角径小于正常值,正常值为12.5cm到13cm),坐骨棘间径11cm(正常平均10cm),入口平面异常,活跃期停滞提示头盆不称,应行剖宫产术(B对)。
产钳助产(A错)的指征应是S+3以后,现胎头还未入盆,不宜产钳。由题可知,患者已经活跃期停滞,且骨盆入口平面狭窄,头盆不称,应立即予以处理,不应继续等待(C错)或静滴缩宫素(D错)。患者目前最适合的处理时剖宫产,无需肌注哌替啶止痛(E错)。
该患者足月妊娠临产10小时,宫口扩张2cm,自觉下腹部持续疼痛,孕妇烦躁不安,疼痛喊叫,宫缩频率高,子宫下段收缩最强((不协调性宫缩乏力的子宫收缩波小而不规律,频率高,节律不协调,宫缩时宫底部不强,而是子宫下段强,产妇自觉下腹部持续疼痛、拒按,烦躁不安)),患者初步诊断是不协调性宫缩乏力。不协调性宫缩乏力的处理原则是调节子宫收缩,恢复正常节律性和极性。首选的措施是肌注哌替啶(P190)(C对E错),使产妇充分休息,醒后不协调性宫缩多能恢复为协调性宫缩。人工破膜(P189)(D错)适用于宫口≥3cm、无头盆不称、胎头已衔接而产程延缓者。静滴缩宫素(P189)(A错)适用于协调性宫缩乏力、宫口扩张≥3cm、胎心良好、胎位正常、头盆不称者。不协调性宫缩乏力可以通过调节子宫收缩,恢复正常节律性和极性,不需行剖宫产(B错)。
狭窄才剖 不是不对称就剖 不对称肌注哌滴定后大多可以入盆的 最后不行才剖
不协调性首先是哌替啶恢复协调性
初孕妇,26岁。孕1产0,孕40周,阵发性腹痛6小时入院,骶耻外径18cm(正常值为18~20cm),坐骨结节间径8cm(坐骨结节间径的正常值在8.5~9.5cm),查宫高38cm,腹围98cm,骶左前,胎心140次/分,肛查,宫口开3cm,未破膜,足先露(胎位异常),入院后5小时宫缩30秒/6~7分,产程无进展(产程停滞)。宫口扩张3cm以上、无头盆不称、胎头已衔接者,可行人工破膜(C错)。本例为足先露,不能人工破膜。本例出口横径值为8cm,低于正常值,胎儿不小,又是足先露,入院后5小时产程无进展,故以剖宫产(E对)结束分娩为宜。
催产素(A错)可以选择性兴奋子宫平滑肌,引起子宫收缩,主要用于催产、引产、预防及治疗产后出血等。肥皂水灌肠(B错)的作用是刺激肠蠕动,软化和清除粪便,排除肠内积气,减轻腹胀,清洁肠道。适用于便秘病人排便困难者,可软化大便,刺激肠道将干结大便排出。适用于部分肛肠科病人术前准备,清洁肠道,减少粪便对术区的污染,减少感染发生率。同样适用于肠道检查及分娩准备。但由于灌肠液较多,肛管较粗,进液快,对肠道刺激大,拔管后甚至在操作中即出现便意,很快排出灌肠液,手术中还可见少量大便硬结,达不到完全清洁灌肠的目的。不需处理,继续观察(D错)为正常产程的处理方法。